Gruppo di Lavoro
Coordinamento: Salvi F. (Neurologia Osp. Bellaria) Descovich C. (Governo Clinico)
 Alvisi S. (DH Neurologia OB) Amadori L. (Medicina fisica e riabilitativa Osp. Bellaria) Barilli A.M. (Dietologia e Nutrizione Clinica) Bernardi R.(Dipartimento Medico) Bernardoni L. (Dipartimento Neuroscienze- SATER) Bonavita J. (Medicina fisica e riabilitativa Osp. Bellaria) Cecchini L. (MMG-Distretto di Casalecchio di Reno) Dallari A. (SATER aziendale) Fabbri C. (Gastroenterologia Osp. Maggiore-Bellaria) Falcone F. (Pneumologia Osp. Bellaria) Lesi C. (Dietologia e Nutrizione Clinica) Longanesi A. (Dip. Neuroscienze) Luppi C. (Dipartimento Medico-Sater) Magni E. (Medicina Fisica e Riabilitativa Osp. Maggiore) Nasca R. (Medicina Fisica e riabilitativa Osp. Bellaria) Pani A. (Pneumologia Osp. Bellaria) Quarta C. (Pneumologia Osp. Bellaria) Reale V. (Pneumologia Osp.Bellaria) Siena N. (Governo Clinico) Valenti D. (Oncologia Metrop. e Cure palliative-Hospice) Valeriani L. (Dietologia e Nutrizione Clinica)
Alvisi S. (DH Neurologia OB) Amadori L. (Medicina fisica e riabilitativa Osp. Bellaria) Barilli A.M. (Dietologia e Nutrizione Clinica) Bernardi R.(Dipartimento Medico) Bernardoni L. (Dipartimento Neuroscienze- SATER) Bonavita J. (Medicina fisica e riabilitativa Osp. Bellaria) Cecchini L. (MMG-Distretto di Casalecchio di Reno) Dallari A. (SATER aziendale) Fabbri C. (Gastroenterologia Osp. Maggiore-Bellaria) Falcone F. (Pneumologia Osp. Bellaria) Lesi C. (Dietologia e Nutrizione Clinica) Longanesi A. (Dip. Neuroscienze) Luppi C. (Dipartimento Medico-Sater) Magni E. (Medicina Fisica e Riabilitativa Osp. Maggiore) Nasca R. (Medicina Fisica e riabilitativa Osp. Bellaria) Pani A. (Pneumologia Osp. Bellaria) Quarta C. (Pneumologia Osp. Bellaria) Reale V. (Pneumologia Osp.Bellaria) Siena N. (Governo Clinico) Valenti D. (Oncologia Metrop. e Cure palliative-Hospice) Valeriani L. (Dietologia e Nutrizione Clinica)
Introduzione
Epidemiologia
Dati di letteratura su casistica italiana indicano una incidenza della SLA a 2.16/100.000 abitanti/anno ed una prevalenza di 4.02 casi ogni 100.000 abitanti. A Marzo 2010 i pazienti seguiti nel percorso SLA del Bellaria erano 56 (di cui 5 a domicilio con tracheostomia e 9 con ventilazione non invasiva a domicilio).
Il percorso del paziente SLA
L’Azienda AUSL Bologna, partendo da un esistente ambiente favorevole strutturato su forti relazioni interprofessionali fra vari specialisti, sta ottimizzando il percorso clinico-assistenziale ospedale-territorio esistente da tempo e che fa capo al Centro il BeNe per la presa in carico dei pazienti con SLA.
Gli elementi di garanzia della qualità delle cure e di trasparenza del percorso che il gruppo di lavoro sta valorizzando si possono riassumere in:
- Presa in carico tempestiva del paziente fin dalle prime fasi della malattia;
- Uniforme equità d’accesso in tutte le fasi del percorso per tutti i pazienti affetti da SLA;
- Ottimizzazione dell’appropriatezza e della sicurezza delle prestazioni clinico-assistenziali erogate attraverso un approccio multidisciplinare-multiprofessionale (team SLA);
- Forte attenzione alle problematiche inerenti la comunicazione della malattia e della sua prognosi, con supporto psicologico al paziente e suoi care givers fin dalle prime fasi;
- Agevolazione delle fasi iniziali di definizione diagnostica (ricovero dedicato);
- Possibilità di fare ricorso a test diagnostici avanzati in casi particolari;
- Forte attenzione alle esigenze/volontà del paziente attraverso l’identificazione precoce dei bisogni (socio-assistenziali) e delle fragilità proprie del caso;
- Individuazione del referente clinico all’interno del team;
- Continuità assistenziale ospedale-territorio;
- Forte integrazione fra le attività del team e la Commissione Distrettuale 2068 ed il suo responsabile del caso;
- Possibilità di ricorrere a ricoveri di sollievo;
- Concentrazione presso il Bellaria di forti competenze professionali su temi specialistici;
Gli elementi di innovazione rispetto al percorso esistente su cui il gruppo di lavoro sta lavorando, sono riassumibili in:
- Maggior coinvolgimento dell’associazionismo nella definizione dei bisogni del paziente.
- Identificazione di un centro di riferimento nella Neurologia OB per la presa in carico. Ai Neurologi invianti verrà data la possibilità di partecipare ai lavori del team multidisciplinare.
- Riorganizzazione delle risorse e ridefinizione delle competenze sul territorio con percorsi formativi dedicati per l’aumento della competence su specifiche problematiche clinico-assistenziale.
- Revisione di alcuni criteri di valutazione del pz SLA secondo la 2068 per l’attivazione di servizi ed aiuti.
- Revisione delle strutture recettive per ricoveri di sollievo e per cure di paziente terminale.
- Ottimizzazione delle risorse e dell’organizzazione per le esigenze di terapia intensiva-semi-intensiva respiratoria.
Attività di monitoraggio
Una volta conclusa la revisione del percorso, verrà avviato a fine 2010 un audit clinico strutturato in modo da valutare le ricadute sul paziente e sull’organizzazione dell’adozione di questo nuovo modello (indicatori di processo ed esito).
Il percorso clinico-assistenziale del paziente affetto da Sclerosi Laterale Amiotrofica nel territorio dell’Azienda USL di Bologna
Il percorso assistenziale è stato suddiviso in sottoprocessi temporali, che sono definiti “fasi”, in funzione del momento e delle sedi in cui si trova il paziente lungo il percorso.
Sono state individuate le fasi descritte qui di seguito e rappresentate nel Process Flow diagram allegato che costituisce parte integrante del documento:
- Sospetto SLA: rappresenta il punto in ingresso nel percorso e individua il promotore principale del contatto.
- Presa in carico Team SLA: rappresenta il primo contatto con il team multidisciplinare SLA istituito all’interno dell’Azienda presso l’Ospedale Bellaria.
- Diagnosi e comunicazione: comprende l’arco temporale all’interno del quale viene completato l’iter diagnostico dei pazienti SLA da parte del neurologo e la stessa diagnosi viene comunicata al paziente e familiari.
- Valutazione multidisciplinare: comprende l’insieme delle valutazioni effettuate dalle diverse componenti cliniche e assistenziali del team multidisciplinare SLA al fine della individuazione del percorso terapeutico, nonché la segnalazione alle strutture territoriali competenti per la gestione del paziente SLA.
- Presa in carico dalla commissione DGR 2068/’04: comprende l’insieme delle attività previste dalla DGR 2068/’04 al fine di garantire l’integrazione tra ospedale e territorio nella gestione della patologia.
- Trattamento intensivo: comprende le modalità clinico-organizzative per far fronte alle necessità di trattamento intensivo in struttura ospedaliera durante il decorso della malattia.
- Follow up ambulatoriale: attività di monitoraggio periodico della malattia.
- Gestione emergenze: in questa fase sono descritte le modalità organizzative messe in atto dall’azienda sanitaria per far fronte alle diverse tipologie di emergenza clinica in cui i pazienti SLA possono trovarsi nel corso della loro malattia.
Descrizione sintetica delle fasi del percorso
Fase 1: Sospetto SLA
Qualora un paziente si presenti nell’ambulatorio del MMG con sintomi da sospetta SLA il MMG prescrive una visita neurologica.
Se lo specialista neurologo conferma il sospetto SLA indirizza il paziente al Team Multidisciplinare SLA dell’Ospedale Bellaria. Il neurologo inviante ha la possibilità di partecipare alle attività del Team per seguire il paziente durante l’intero percorso.
Fase 2: Presa in carico Team SLA
La visita da parte del neurologo del Team SLA deve essere assicurata entro una settimana dal primo contatto con la struttura. Alla visita segue il ricovero, con lista prioritaria, nel reparto di Neurologia dell’Ospedale Bellaria. Il ricovero è necessario per il corretto inquadramento del paziente e per iniziare le fasi di comunicazione e supporto nel caso di diagnosi confermata.
Fase 3: Diagnosi e comunicazione
Durante la prima fase del ricovero (entro 3/4 gg) il paziente è sottoposto ad una serie di indagini standard e avanzate secondo il protocollo predefinito.
In caso di diagnosi SLA certa, l’assistente sociale e lo psicologo eseguono una inchiesta sui bisogni di carattere sociale e psicologico del paziente. Il neurologo, assistito dallo psicologo, comunica la diagnosi al paziente e ai suoi familiari. Dal momento della diagnosi, e per le prime settimane a seguire, il paziente e la sua famiglia sono assistiti costantemente dallo psicologo.
Fase 4: Valutazione multidisciplinare
Dopo l’accertamento della diagnosi il paziente è sottoposto ad una valutazione multidisciplinare finalizzata alla stadiazione della patologia e alla definizione del piano terapeutico, riabilitativo e assistenziale del paziente. Il team multiprofessionale SLA è composto da :
- Neurologo
- Pneumologo
- Fisiatra, fisioterapista e logopedista
- Nutrizionista e gastroenterologo
- Psicologo e assistente sociale
La valutazione multidisciplinare, che deve essere garantita in un tempo massimo di 3/4 gg, comprende le seguenti prestazioni:
- screening laboratoristico per patologie autoimmuni sistemiche ed esami nutrizionali;
- visita neurologica con scala di valutazione funzionale;
- visita pneumologica con prove di funzionalità respiratoria e PE max e PI max;
- visita dietologica con indagine alimentare e valutazione dei parametri nutrizionali;
- visita fisiatrica e logopedia per valutazione della deglutizione;
- visita fisiatrica per quantificazione del deficit motorio ed eventuale riabilitazione e/o ausili;
- consulenza con assistente sociale;
- da stabilire, a seconda dei casi, eventuale visita psichiatrica o supporto psicologico o puntura lombare per ricerca di bande oligoclonali;
All’atto della dimissione:
- è individuato un referente clinico all’interno del team SLA, in funzione dei bisogni clinico-assistenziali prevalenti del paziente;
- si contatta il MMG e gli si forniscono i recapiti telefonici per comunicare con il Team dell’ospedale Bellaria
- si avvia l’eventuale trattamento farmacologico
- si compila il certificato di “malattia rara”
- si programma un primo appuntamento con il team SLA a distanza di un mese in Day Hospital
- si agevola il rapporto del paziente e dei familiari con le associazioni
Il caso viene segnalato infine all’USSI disabili (Unità Socio Sanitaria Integrata)del distretto di residenza al fine di garantire al paziente l’assistenza integrata ospedale-territorio. [nota: La discussione sulle direttive anticipate potrebbe eventualmente avvenire in una fase precedente all’insorgenza del primo deficit respiratorio. (per esempio dopo la diagnosi).]
Fase 5: Presa in carico dalla commissione DGR 2068/’04
Il responsabile dell’USSI disabili del distretto di afferenza, a seguito di una breve istruttoria del caso, invia una segnalazione di presa in carico al MMG e attiva la Commissione Distrettuale ai sensi della DGR 2068/’04 (“Il sistema integrato di interventi sanitari e socio assistenziali per persone con gravissime disabilità acquisite in età adulta: prime indicazioni”) e ne viene data comunicazione anche al referente clinico del team multidisciplinare dell’Ospedale Bellaria.
Da questo momento in poi i due team, quello territoriale costituito dai componenti della commissione e quello ospedaliero (Team SLA OB), operano in modo integrato.
La commissione distrettuale ai sensi della DGR 2068 è composta da:
- il responsabile USSI
- 1 medico di organizzazione del distretto
- 1 medico fisiatra
- 1 infermiere
- 1 fisioterapista
ed è integrata dal referente clinico del Team SLA dell’ospedale Bellaria e dal MMG, che è il responsabile terapeutico del caso.
La commissione si riunisce per la valutazione dei bisogni del paziente, per la formulazione del Piano Assistenziale Integrato (PAI) e per l’individuazione del Case Manager secondo la tipologia prevalente dei bisogni. Il Case Manager diviene il riferimento a livello distrettuale per il referente clinico del team SLA dell’Ospedale Bellaria.
La commissione individua anche gli specialisti referenti per il territorio che seguiranno il paziente interfacciandosi costantemente con il case manager. Per quanto concerne i bisogni clinico-assistenziali che afferiscono all’area fisiatrica il referente per il territorio rimane il fisiatra del centro ospedaliero (Team SLA del Bellaria).
La definizione del PAI prende in considerazione sia le necessità di assistenza domiciliare che di assistenza residenziale.
Gli interventi in assistenza domiciliare comprendono l’adattamento del domicilio, l’assistenza infermieristica e fisioterapica, il riconoscimento dell’assegno di cura, l’assistenza protesica e la fornitura e gestione dei comunicatori. [nota: Procedura per la fornitura di ausili e protesi- Prot. 146238/18.07 del 06/11/2008; Disposizioni applicative per l’erogazione dell’assistenza protesica- Del. N° 172 del 08/06/2010.
La commissione valuta eventuali necessità di ricovero in strutture adeguate tramite inserimento individuale o in Nucleo di Strutture extraospedaliere. E’ prevista, a supporto delle famiglie, nella fase intensiva e/o terminale della malattia, la possibilità di ricoveri di sollievo in ambiente idoneo (Hospice). [nota: Linee guida per la gestione degli accessi nei nuclei previsti dalla DGR 840/2008- Prot. 108/367 del 01/09/2010: documento aziendale che definisce le modalità operative per l’accesso di pazienti affetti da Gravissima Disabilità Acquisita nell’ambito degli specifici nuclei assistenziali.]
Al momento della definizione del piano personalizzato sono definiti tempi e modalità di monitoraggio e verifica del progetto stesso, tenendo conto della specifica situazione clinica del paziente e della sua evoluzione.
Ogni necessità di variazione del piano assistenziale, sia in termini di assistenza domiciliare che in termini di assistenza residenziale, deve essere segnalata al case manager individuato dalla commissione.
Quando il paziente necessita di assistenza a domicilio il MMG predispone il progetto terapeutico- assistenziale a domicilio (attivazione dell’Assistenza Domiciliare Integrata), in rete con gli specialisti referenti per il territorio e con gli specialisti del Team SLA del Bellaria.
Fase 6: Trattamento intensivo
Se in occasione della valutazione periodica in regime ambulatoriale da parte del team SLA dell’Ospedale Bellaria o in caso di emergenza il paziente presenta un deficit respiratorio, è ricoverato c/o il reparto di Pneumologia dell’ospedale Bellaria. Nel momento in cui si riscontra un iniziale deficit respiratorio viene intrapresa la discussione sulle direttive anticipate in accordo con il neurologo.
Analogamente, se il paziente presenta difficoltà nel deglutire è ricoverato nel reparto di pneumologia del Bellaria per la predisposizione di un adeguato supporto alla nutrizione (Entrale-PEG, Parenterale).
Fase 7: Follow up ambulatoriale
Il paziente è rivalutato dal Team SLA del Bellaria ogni due mesi. Qualora si ravvisi la necessità di apportare modifiche al Piano assistenziale, sia in termini di assistenza domiciliare (es: necessità di fornire il comunicatore, necessità di modificare il programma riabilitativo etc) che residenziale (es: necessità di ricovero in strutture protette), ne viene data comunicazione al case manager territoriale che provvede ad attivare la commissione DGR 2068 per la rivalutazione del caso e la rimodulazione del piano stesso.
Fase 8: Gestione emergenze
Il percorso differenzia la gestione delle emergenze legate ad una insufficienza respiratoria da quelle di altra natura.
- Quando il paziente a domicilio, o c/o struttura residenziale protetta, presenta sintomi di insufficienza respiratoria ha la possibilità di contattare in prima istanza il MMG e poi il Team SLA del Bellaria per un consulto e, se indicato, attiva il 118 per il trasporto al PS dell’ospedale Maggiore. In PS vengono eseguite le procedure previste per le emergenze respiratorie (NIV/IOT e aspirazione). Nel caso in cui il paziente necessiti di ricovero è trasferito prima possibile al reparto di Pneumologia previo accordo telefonico con il clinico di guardia al fine di verificare la disponibilità di posti letto dell’ospedale Bellaria.
- Quando il paziente a domicilio, o in struttura residenziale protetta, presenta sintomi che richiedono assistenza in emergenza di altra natura contatta il proprio MMG che, dopo una valutazione del caso, valuta la necessità di chiamare il 118. In tal caso il paziente è trasportato al PS dell‘Ospedale Maggiore. Dopo la valutazione in PS, se il paziente necessita di ricovero è inviato al reparto di Medicina (Zoni) dell’Ospedale Bellaria previo accordo telefonico con il clinico di guardia al fine di verificare la disponibilità di posti letto dove è assistito con la costante collaborazione del Team SLA. Nel caso in cui non si ravvisi immediatamente la necessità di ricovero in PS, in orari diurni (8,00 -18,00) il paziente o il suo MMG contatta il Team SLA del Bellaria per la presa in carico. In orari notturni il paziente si rivolge al medico di Continuità Assistenziale (Guardia medica) per la valutazione. Se necessita di ricovero in PS chiama il 118 per il trasferimento al Maggiore e segue il percorso già descritto. Nel caso in cui il paziente sia trasportabile dal care giver può essere inviato al PS di competenza territoriale che, in caso di necessità di ricovero, trasferisce il paziente nel reparto di medicina di presidio dove è assistito con la costante collaborazione del Team SLA del Bellaria.
Può succedere che in qualche caso il paziente sia trasportato presso uno dei presidi territoriali e presenti una insufficienza respiratoria. In tal caso saranno eseguite le procedure del caso (NIV/IOT e Aspirazione) in loco. Anche in questo caso se il paziente necessita di ricovero sarà trasportato previo accordo telefonico con il clinico di guardia al fine di verificare la disponibilità di posti letto prima possibile al reparto di Pneumologia dell’Ospedale Bellaria.
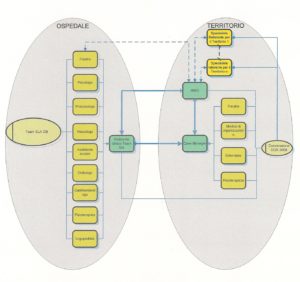
Il diagramma di Flusso
Integrazione Ospedale territorio
Uno degli aspetti fondamentali alla base della definizione del percorso SLA è stato quello di esplicitare in maniera chiara e definita le relazioni tra i vari professionisti coinvolti nella gestione del paziente al fine di garantire la più alta integrazione possibile tra l’assistenza ospedaliera e quella assicurata dalle strutture territoriali. Lo schema seguente mette in evidenza quali siano le tre figure di riferimento per il paziente ( MMG, Referente clinico ospedaliero Team SLA, Case manager nominato dalla commissione 2068/04) e quali siano le relazioni tra queste figure e gli altri professionisti coinvolti nel percorso di cura.
Elementi organizzativi di innovazione del percorso SLA
Il percorso descritto introduce modifiche sull’organizzazione dei servizi finalizzate, da un lato, al miglioramento dell’assistenza dei pazienti SLA nel territorio dell’AUSL di Bologna, e, dall’altro, alla riduzione di quelli che, dall’analisi del percorso attualmente in essere, sono emersi come elementi di criticità. Tali interventi di innovazione sono sintetizzati nella tabella seguente con l’indicazione delle azioni da porre in essere e relativa stima dei tempi di attuazione.
|
INTERVENTO |
AZIONE | TEMPI |
RESPONSABILE |
| 1. Centralizzazione della diagnosi c/o la Neurologia del Bellaria
|
Informazione |
||
| 2. Partecipazione dei neurologi invianti alle attività del Team SLA del Bellaria
|
Informazione |
||
| 3. Individuazione dei referenti specialisti per il territorio da parte della commissione LGR 2068/04
|
Informazione |
||
| 4. Centralità della Fisiatria del Bellaria anche per il territorio.
|
Riorganizzazione risorse |
||
| 5. Corretta applicazione dei regolamenti aziendali per l’accesso ai presidi
|
Informazione |
||
| 6. Introduzione di una nuova scala di valutazione idonea per la SLA ai fini del riconoscimento dell’assegno di cura
|
(da valutare in ambito regionale) |
||
| 7. Centralizzazione della gestione delle emergenze c/o il PS dell’Ospedale Maggiore
|
Informazione |
||
| 8. Ricovero nel reparto di Medicina (Zoni) dell’ospedale Bellaria di tutti i pazienti SLA “internistici”
|
Informazione |
||
| 9. Potenziamento del reparto di Pneumologia dell’ospedale Bellaria |
Riorganizzazione risorse |
Allegato 1: Il Day Hospital-Day Service Neuroscienze nella gestione del paziente SLA (DAY HOSPITAL – DAY SERVICE - DIPARTIMENTO NEUROSCIENZE Ospedale BELLARIA)
BACKGROUND
Il Day Hospital-Day Service fa parte del Dipartimento di Neuroscienze; fra le varie attività del Servizio c’è la partecipazione al team multidisciplinare della SLA che si è costituito nel settembre del 2000.
La SLA è una patologia che coinvolge sia il paziente che la sua famiglia; per favorire la gestione di questa patologia è nato il team multidisciplinare composto dagli specialisti afferenti dalle diverse discipline interessate dalla malattia. Il Day Service si inserisce in questo percorso per quanto concerne la figura infermieristica che funge da riferimento, anche organizzativo, per il paziente e la famiglia.
PROBLEMATICHE
La SLA è una patologia complessa, che determina la progressiva perdita di autosufficienza; per questo si rivela importante la presenza nel team della figura infermieristica che valuta i bisogni del paziente e si adopera per progettare un piano assistenziale che possa soddisfare tali bisogni.
OBIETTIVI
L’obiettivo principale è divenire punto di riferimento per il paziente e la famiglia, aiutando il paziente a soddisfare i suoi bisogni. Tutto ciò si sviluppa nei seguenti punti:
- organizzare gli appuntamenti dei pazienti ad intervalli regolari, decisi dai membri del team, al fine di avere un monitoraggio costante e cadenzato nel tempo;
- organizzare eventuali visite specialistiche nella stessa giornata delle visite di team, in modo da evitare ulteriori faticosi spostamenti per il paziente, spesso in difficoltà nel raggiungere l’ospedale sia per la ridotta capacità di deambulazione, sia per problematiche relative all’accompagnamento;
- valutare i diversi bisogni del paziente, capire quali sono le sue priorità e aiutarlo nel soddisfare tali bisogni.
STRUMENTI E TECNICHE/MODALITÀ DI INTERVENTO
Il primo accesso al Servizio di Day Service avviene a un mese dalla dimissione dall’ U.O. di Neurologia nella quale è stata fatta la diagnosi.
Ogni paziente viene valutato da tutti i membri del team al giovedì mattina di tutte le settimane (ad eccezione dei giorni festivi). Prima di tale incontro vengono eseguiti gli esami ematici e strumentali necessari per le valutazioni degli specialisti; tali esami sono stati programmati dal personale infermieristico del DS. Alcuni pazienti che hanno difficoltà negli spostamenti eseguono gli esami ematici al domicilio attraverso l’ADI.
Ad ogni primo accesso al paziente viene fatta la consulenza infermieristica dagli infermieri del Day Service, utilizzando una scheda di documentazione clinico assistenziale dove si valuta l’autonomia o il bisogno di assistenza di:
- respirazione
- mobilizzazione
- sensi
- igiene personale
- alimentazione
- eliminazione feci e urina
- trofismo cutaneo
- scala VAS per il dolore
- comunicazione
- stato psichico
- accudimento continuo
- veglia e sonno
- leggi e invalidità
Nel corso dei successivi controlli viene nuovamente effettuata la consulenza infermieristica, che fa sempre riferimento al format sopracitato, e vengono rilevati i parametri vitali.
Una volta concluse le valutazioni del team viene deciso il termine del controllo successivo.
L’infermiera del Day Service provvede sia alla programmazione degli esami ematici e strumentali, sia all’inserimento in agenda per il successivo controllo di team, sia ad avvisare di tutto ciò il paziente o la famiglia o la struttura di residenza del paziente.
MODALITÀ DI ARCHIVIAZIONE DATI
All’interno del Servizio vi sono per ogni paziente le cartelle di Day Service dove vengono raccolte:
- tutte le documentazioni assistenziali comprensive delle schede di valutazione dei diversi membri del team e ulteriori eventuali consulenze aggiuntive;
- gli esami ematici (sia quelli effettuati presso il DS, sia quelli eseguiti a domicilio),
- gli esami strumentali;
- la scheda di rilevazione dei parametri vitali.
È presente anche un elenco aggiornato di tutti i pazienti sia in formato excel, sia cartaceo.
Allegato 2: L’APPROCCIO RIABILITATIVO NELLA SCLEROSI LATERALE AMIOTROFICA (U.O.C. Medicina Riabilitativa - Dipartimento delle Neuroscienze - OSPEDALE BELLARIA)
BACKGROUND
Per meglio illustrare il contesto in cui si è sviluppata la nostra esperienza, è necessario evidenziare alcune peculiarità della Sclerosi Laterale Amiotrofica:
- Prognosi infausta
- Evolutività variabile del decorso, più spesso rapida
- Rapida evolutività della disabilità e del bisogno di cure ed assistenza
- Forme cliniche diverse all’esordio e nella progressione
- Complessità della gestione delle multiple intricate problematiche clinico-assistenziali
- “Fragilità” della persona affetta da SLA
Considerata l’attuale indisponibilità di cure atte a rallentare o invertire il decorso ineluttabile della SLA, lo smisurato impegno che ogni famiglia si trova a sostenere, in quasi totale isolamento, lungo il decorso della malattia, e il disagio provato dai nostri operatori di fronte a questo stato di cose, è nata la nostra esigenza di rispondere al bisogno dell’utenza con una assistenza qualificata, mobilitandoci per l’incremento delle nostre competenze specifiche nell’ambito di ogni singola professione e soprattutto in integrazione multidisciplinare.
Aree di intervento e monitoraggio
CARATTERISTICHE DELLA MENOMAZIONE NELLA SCLEROSI LATERALE AMIOTROFICA
Apparato locomotore: Paralisi spastica o periferica: ipostenia agli arti, tronco, collo, fino alla plegia completa, atrofia muscolare progressiva, fascicolazioni, crampi, astenia generale, affaticabilità patologica, ipertono spastico o ipotonia, contratture, ipoestensibilità muscolo-capsulari fino a vere e proprie retrazioni con deformità e posture coatte, rigidità articolari.
Apparato respiratorio:ipostenia dei muscoli respiratori, insufficienza respiratoria con dispnea, deficit del meccanismo della tosse, rischio di aspirazione.
Strutture adibite alla fonazione: ipostenia e ipotrofia progressiva della muscolatura corrispondente, con disartria fino alla incapacità di comunicare, spasmi della glottide, insufficienza del meccanismo del raclage.
Strutture adibite alla deglutizione: ipostenia e ipotrofia progressiva della muscolatura corrispondente, con disfagia, scialorrea, ipoalimentazione fino alla disidratazione e alla denutrizione, dimagrimento.
Emotività coatta o incontinenza emozionale
Da notare i settori frequentemente privi di danno: Integrità dei processi cognitivi ed emozionali, assenza di deficit sensitivi
Forme insolite: associate a sindrome extrapiramidale o a disturbi psichici o a stati demenziali.
La collocazione dell’intervento riabilitativo è trasversale a tutti questi settori di danno, che possono coesistere nello stesso quadro clinico in fasi progressive della malattia, o essere del tutto svincolati.
OBIETTIVI
Facendo riferimento al modello di gestione integrata multiprofessionale e interdisciplinare, la componente “riabilitativa” del team ha il compito di affiancare i colleghi nella presa in carico complessiva del paziente, al fine di:
- identificare le problematiche generali della patologia e le sue specifiche manifestazioni in quella particolare persona, in relazione alla sua psiche ed al contesto ambientale e socio-familiare,
- elicitare le risorse ( fisiche, motivazionali…) ancora disponibili ai vari livelli,
- proporre soluzioni e strategie che di volta in volta consentano di far fronte al progredire della disabilità.
Tale approccio non mira ovviamente al “recupero” della funzione persa, come comunemente si intende con il concetto di riabilitazione, ma al mantenimento del miglior livello di autonomia il più a lungo possibile, per perseguire in ogni stadio della malattia una soddisfacente qualità della vita.
A questo scopo viene costruito per ogni persona un progetto “riabilitativo” individualizzato, che promuova un processo volto a raggiungere la maggiore attività e partecipazione possibile (secondo l’ICF), progetto che sia di guida per gli operatori, e che venga costantemente aggiornato, per adeguarsi alle diverse fasi della malattia.
OBIETTIVI GENERALI DEL PROGETTO RIABILITATIVO
- mantenere il più a lungo possibile la forza muscolare
- mantenere il più a lungo possibile l’indipendenza (autonomia nelle ADL)
- mantenere la migliore qualità della vita possibile
Più in dettaglio:
- Prevenzione e trattamento del danno secondario da ipomobilità e immobilità
- Prevenzione delle condotte evitanti che contribuiscono al disuso
- Prevenzione delle posture scorrette e del dolore correlato
- Contenimento della disabilità con strategie, compensi, ausili e ortesi
- Informazione ai caregivers per la corretta assistenza
- Reinserimento sociale, scolastico, lavorativo.
- Contenimento dei sintomi con terapia farmacologia.
STRUMENTI E TECNICHE DEL PROGRAMMA RIABILITATIVO
- Cartella riabilitativa per la registrazione della prima valutazione e dei controlli periodici
- Strumenti di valutazione, quantificazione e qualificazione:
- Scala ALS-FRS (Amyotrophic Lateral Sclerosis – Functional Rating Scale): è una misura di funzione globale, la principale misura di outcome usata nei trias clinici, perché è validata, facile da usare, minimizza i dropout, riduce i costi, correla con la sopravvivenza.
- Scala ALSSS (Amyotrophic Lateral Sclerosis Severity Scale): questo protocollo permette di valutare tutti i sintomi del paziente in modo qualitativo e quantitativo per quanto riguarda linguaggio, deglutizione, mobilità degli arti inferiori, motilità degli arti superiori.
- Riadattamento allo sforzo e addestramento alla gestione dello sforzo
- Esercizi sotto-massimali di rinforzo muscolare, non segmentari, ma globali, inseriti in schemi motori funzionali
- Posture corrette, posture inibenti la spasticità
- Esercizi respiratori e in coordinazione respiratorio-motoria, uso di tecniche disostruenti bronchiali e di riespansione polmonare, posture drenanti, facilitazione alla espettorazione
- Mobilizzazione attiva, attiva assistita e passiva, stretching muscolare, nel rispetto dell’affaticamento e non superando la soglia del dolore
- Studio e addestramento all’uso di ausili e ortesi
- Addestramento ai familiari e ai caregivers, sia per l’assistenza che per la mobilizzazione articolare pluriquotidiana ( nursing riabilitativo)
RUOLO DEI MEMBRI RIABILITATIVI DEL TEAM
Fisiatra: è il medico specialista in medicina fisica e riabilitazione.
Costituisce il team-leader per gli operatori della riabilitazione.
Effettua la prima valutazione globale in prospettiva riabilitativa, emettendo una diagnosi funzionale ed una prognosi riabilitativa.
È il responsabile del progetto riabilitativo.
Coordina i diversi interventi tecnici riabilitativi.
Applica la terapia farmacologica per il contenimento dei sintomi.
Fisioterapista: garantisce assistenza riabilitativa operando nel team interprofessionale.
Partecipa alla definizione in team del progetto riabilitativo individuale. Effettua la valutazione funzionale.
Elabora, attua e verifica il programma riabilitativo applicando specifiche Tecniche Neuromotorie. In particolare persegue i seguenti obiettivi: prevenzione e gestione delle complicanze secondarie, recupero delle autonomie possibili, valutazione e contenimento delle menomazioni emergenti.
Esegue lo studio, la valutazione e l’addestramento per gli ausili per l’assistenza e l’indipendenza.
Attua interventi di informazione e di addestramento ai familiari e ai care-givers.
Fornisce counseling ai caregivers, ai familiari, ai volontari, agli operatori sanitari.
Collabora nell’organizzare una ottimale domiciliazione.
Logopedista: si occupa della gestione dei sintomi disfagici e delle alterazioni del linguaggio, entrambi notevolmente compromessi in tale patologia, con l’obiettivo non del recupero della normofunzionalità o dell’arresto della progressione sintomatologica, ma della conservazione di determinate abilità e la prevenzione di ricadute negative.
Procede alla valutazione analitica, che delinea profili differenziati in rapporto al livello di gravità, delle diverse funzioni di pertinenza logopedica: disartria, disfagia, abilità comunicative globalmente intese.
Intervento logopedico sulla articolazione e sulla fonazione
Nella SLA una diminuzione della forza e della agilità della muscolatura fono-articolatoria alterano la voce e l’articolazione della parola; saranno indicati quindi, a seconda della necessità, esercizi della:
- muscolatura masticatoria
- muscolatura labiale
- muscolatura linguale
- muscolatura della base linguale e della faringe
- muscolatura velare
Intervento logopedico sulla disfagia
In questi casi la terapia non ha una valenza rimediativa, bensì di gestione globale del paziente, per garantire allo stesso, il più a lungo possibile, una adeguata alimentazione per os, che sia:
- sufficiente dal punto di vista nutrizionale
- efficace, senza rischi di inalazione
- accessibile per il paziente, senza eccessivo affaticamento o sforzo.
Tutto ciò deve essere effettuato in stretta collaborazione con il nutrizionista, fornendo una corretta informazione ai parenti ed ai “caregivers” sui comportamenti facilitanti la deglutizione, e sul corretto monitoraggio degli eventuali segni di inalazione.
L’inevitabile evoluzione temporale della malattia può condurre alla scelta della nutrizione enterale o parenterale, ma solo in stretta collaborazione con il team, in particolar modo con i pneumologi.
Terapista occupazionale: aiuta la persona a recuperare l’indipendenza nelle attività della vita quotidiana (ADL).
Partecipa all’elaborazione del progetto riabilitativo.
Opera nella traduzione funzionale della motricità acquisita, in particolare in riferimento all’ambiente domiciliare e lavorativo.
Al momento l’Unità Operativa di Medicina Riabilitativa è sprovvista di una tale figura specificamente formata, ma il fisioterapista in buona parte ne svolge le funzioni.
GLOSSARIO
ICF: è il più recente sistema concepito dall’OMS per classificare funzionamento, disabilità e salute, che focalizza l’impostazione sul come le persone funzionano e di che cosa hanno bisogno per vivere al meglio le loro potenzialità, piuttosto che sul cosa hanno perso e che cosa non possono più fare.
BIBLIOGRAFIA
J. A. Rocha et Al. ; “Diagnostic investigation and multidisciplinary management in motor neuron disease”. J.Neurol (2005) 252:1435-1447
Dal Bello Haas V, Florence JM, Krivickas LS.; “Therapeutic exercise for people with amyotrophic lateral sclerosis or motor neuron disease”. Cochrane Database of Systematic Reviews 2008, Issue 2.Art.No. :CD005229. DOI:10.1002/14651858.CDoo5229
Mary E.Mc Crate.Brian K.Kaspar; “Physical activity and neuroprotection in Amyotrophic Lateral Sclerosis”. Neuromol Med 2008 10:108-117
Carter GT, Massagli TL, Talavera F, Salcido R, Allen KL, Lorenzo CT; “Rehabilitation Management of Neuromuscolar Disease” October 11, 2006: http://emedicine.medscape.com
Ashworth NL, Satkunam LE, Deforme D ; ”Treatment for spasticity in amyotrophic lateral sclerosis/motor neuron disease.” Cochrane Database of Systematic Reviews 2006, Issue 1.Art.
Eagle M, Chatwin M; “Respiratory muscle training in children and adults with neuromuscular disease (Protocol)” Cochrane Database of Systematic Reviews 2006, Issue 3.
Angeli S. Mayadev, Michael D. Weiss, B. Jane Distad, lisa S. Krivickas, Gregory T. Carter “The Amyotrophic Lateral Sclerosis Center: A Model of Multidisciplinary Management” Phys Med Rehabil Clin N Am 19 (2008) 619-631
Robert G. Miller, Fred Anderson, Benjamin Rix Brooks, Hiroshi Mitsumoto, Walter G. Bradley, Steven P. Ringel, and the ALS CARE Study Group; “Outcomes Research in Amyotrophic Lateral Sclerosis Clinical Assessment, Research, and Educational Database” Ann Neurol 2009; 65 (suppl):S24-S28
Robert G. Miller, Fred Anderson, Benjamin Rix Brooks, Hiroshi Mitsumoto, Walter G. Bradley, Steven P. Ringel, and the ALS CARE Study Group; “Outcomes Research in Amyotrophic Lateral Sclerosis Clinical Assessment, Research, and Educational Database” Ann Neurol 2009; 65 (suppl):S24-S28
Vivian E. Drory e coll; “The value of muscle exercise in patients with amyotrophic lateral sclerosis” Journal of the Neurological Science 191 (2001) 133-137
Liebetanz D, Hagemann K, von Lewinski F, Kahler E, Paulus W; “Estensive exercise is not harmful in amyotrophic lateral sclerosis.” Eur J Neurosci. 2004 Dec; 20 (11): 3011-20.
B J Traynor, M Alexander, B Corr, E Frost, O Hardiman; “Effect of a multidisciplinary amyotrophic lateral sclerosis (ALS) clinic on ALS survival: a population based study, 1996-2000” J Neurol Neurosurg Psychiatry 2003; 74: 1258-1261
C Kiekens, K Van Rie et al. “Organisation and financing of muscoloskeletal and neurological rehabilitation in Belgium” KCE reports 57 S Belgian Health Care Knowledge Center 2007
Allegato 3: L'APPROCCIO PNEUMOLOGICO (Dipartimento Medico - U.O.C. Pneumologia Ospedale Bellaria)
BACKGROUND
La prognosi della SLA è a tutt’oggi una prognosi infausta:la sua gravità è strettamente legata al coinvolgimento dei muscoli respiratori ed al deterioramento della loro funzione. Spesso le complicanze respiratorie rappresentano per questi Pazienti la causa terminale quindi incidono sulla sopravvivenza, ma certamente esse determinano un peggioramento della qualità di vita. Rapidià di insorgenza e modalità di sviluppo sono tuttavia proteiformi, come lo è la malattia, e ciò rende necessario un monitoraggio stretto ed una diagnosi precoce. Fondamentale quindi essere attenti e pronti e soprattutto preparare i Pazienti ed i familiari alla possibilità di poter intraprendere la ventilazione meccanica (VM). E’ evidenza infatti che la ventilazione meccanica non invasiva migliori la qualità di vita e prolunghi la sopravvivenza. Altrettanto importante, a questo punto, raccogliere le Direttive Anticipate.
Alla luce di quanto brevemente detto gli obiettivi dello Pneumologo nella cura della SLA sono:
- monitoraggio della funzione respiratoria (riduzione della forza dei m.inspiratori–> ipoventilazione ):inizio ventilazione meccanica non invasiva (NIV)
- prevenzione e cura delle infezioni delle basse vie respiratorie (riduzione della forza dei m.espiratori–>tosse inefficace –> ridotta clearance delle secrezioni–>infezione)
Monitoraggio della funzione respiratoria:
- raccolta di segni e sintomi
- prove di funzionalità respiratoria ( FVC, MIP,MEP,CPF )
- Pulsossimetria notturna
- EGAA
- Poligrafia cardiorespiratoria
Controllo delle secrezioni e prevenzione delle infezioni:
- utilizzo dell’in-exsufflator (vedi criticità)
- tecniche di assistenza all’espirazione con manovre di tosse assistita
Modalità di intervento:
- ogni Paziente con diagnosi già formulata di SLA viene valutato, insieme al team, c/o il DH Neuroscenze ogni 2-3 mesi (giovedì mattina di tutte le settimane eccetto i festivi) o anche prima se necessario (gli esami funzionali e le visite sono programmati dal personale infermieristico dal DH Neuroscenze).
- Se presente deficit della funzione respiratoria (dispnea, segni di fatica dei m. respiratori, uso dei m.accessori, disturbi durante il sonno, calo di SaO2, calo di FVC/CPF) viene eseguita una pulsossimetria notturna generalmente al domicilio del Paziente. Se si rileva una desaturazione in O2 inferiore al 90% per almeno il 5% del tempo di registrazione totale viene proposta al Paziente la ventilazione meccanica non invasiva (NIV).
- L’adattamento alla NIV avviene con un ricovero di 2-3 gg in media presso la nostra UOC. Qualora il Paziente si adatti al ventilatore meccanico viene fatta la prescrizione. Recentemente l’orientamento è quello di prescrivere ventilatori “ibridi” ossia dei presso-volumetrici dotati di allarmi e batteria interna.
- Follow-up del Paziente in NIV: controllo clinico ogni 2-3 mesi presso DH-Neuroscenze con rilevazione saturazione O2 e/o EGAA; se necessario Saturimetria notturna domicilio.
- Generalmente in questo momento, quando c’è il riscontro di un iniziale deficit della funzione respiratoria, viene intrapresa con il Paziente ed i familiari la discussione delle Direttive Anticipate. Questo avviene naturalmente assieme ed in accordo con il Neurologo.
- Qualora il Paziente non si adatti alla NIV, ed abbia firmato le Direttive Anticipate per la non intubazione, viene inviato al domicilio, se necessario con l’indicazione delle Cure Palliative.
- Le Cure Palliative vengono altresì richieste anche al Paziente in NIV in fase di decadimento della funzione respiratoria, sia in corso di degenza che al domicilio.
- Qualora le condizioni respiratorie del Paziente peggiorino, sia egli in NIV o no, e vi è l’indicazione espressa con le Direttive Anticipate in tal senso, viene ricoverato in UTSIR per il confezionamento della tracheostomia. Monitorando costantemente i Pazienti si fa che questo avvenga in elezione e non in emergenza. Dall’intervento chirurgico all’invio al domicilio occorrono alcune settimane (da tre a sei in media) per: stabilizzare il Paziente ed adattarlo al VM, confezionare eventualmente la PEG, preparare i caregiver, prescrivere i presidi, avviare i rapporti con il territorio e le ditte fornitrici.
- Follow-up del Paziente SLA in TIV (ventilazione in tracheotomia):ricovero breve in UTSIR di 2-3 gg in media, ogni 3-4 mesi circa per il cambio cannula e controlli clinico/strumentali.
- Quando insorgono deficit della deglutizione e dal team emerge l’indicazione al posizionamento della PEG il Paziente, consenziente, viene ricoverato presso la nostra UOC. Il tempo medio di degenza è in questo caso di circa una settimana ed è necessario per: preparazione all’intervento, stabilizzazione della PEG, inizio NE e prescrizione dei presidi.
Criticità e problematiche
- controllo degli eventi acuti sul territorio
- accesso in urgenza in ospedale
- offerta e accesso alla struttura specialistica pneumologica : mancanza di posti letto dedicati alla SLA, per NIV, TIV, PEG, cough assistance
- carenza di personale infermieristico/sanitario presso la UOC Pneumologica del Bellaria alla luce dell’elevato carico assistenziale richiesto dal Paziente affetto da SLA
Archiviazione dati
- Elenco completo dei Pazienti presso DH Neuroscenze
- Al momento disponibile solo un File exel aggiornato con i Pazienti in NIV, TIV, PEG
Bibliografia
- Lancet Neurol 2007: Critical Care of patients with amyotrofic lateral sclerosis
- J Neurol Neurosurg Psychiatry 2003:The management of motor neurone disease
- European Journal of Neurology 2005: EFNS task force on management of amyotrofic lateral sclerosis: guidelines for diagnosis and clinical care of patients and relatives
- Eur Respir J 2007: ERS task force: End of life decision-making in respiratory intermediate care units: a European survey
- Lancet Neurol 2006: Effects of non invasive ventilation on survival and quality of life in patients with amyotrofic lateral sclerosis: a randomised controlled trial
- Chest 2005 : Survival in amyotrofic lateral sclerosis with home mechanical ventilation
- Chest 2002: Amyotrofic lateral sclerosis. Prolongation of life iby Noninvasive Respiratory Aids
- Thorax 2005: Randomised controlled trial of non-invasive ventilation (NIV) for nocturnal hypoventilation in neuromuscular and chest wall disease patients with daytime normocapnia
- Eur Respir J 2002: Noninvasive ventilation for chest wal and neuromuscular disorders
- Neurology 1999: Practice parameter: the care of the patiet with amyotrofic lateral sclerosis (an evidence-based review)
- Neurology 2009: Practice parameter: the care of the patiet with amyotrofic lateral sclerosis. Drugs, nutritional and respiratory therapies ( an evidence-based review)
Allegato 4: DIETOLOGIA E NUTRIZIONE CLINICA (UOC di Dietologia e Nutrizione Clinica - Dipartimento Igienico-Organizzativo OSPEDALE BELLARIA)
BACKGROUND
La nostra U.O.C. opera nell’ambito di una équipe multidisciplinare, costituitasi nel Settembre 2000 presso l’ O. Bellaria, che annovera neurologo, fisiatra, pneumologo, dietologo, gastroenterologo endoscopista, psichiatra, dietista, infermiere professionale.
La struttura di riferimento è il DS di neurologia.
I pazienti presi in carico dal 2000 ad oggi sono 170.
PROBLEMATICHE
La SLA frequentemente si accompagna a malnutrizione con ripercussioni negative sulla prognosi e sulla sopravvivenza. Le cause di malnutrizione sono molteplici e coinvolgono:
- i disturbi della motilità labio-glosso-faringo-esofagea che portano, precocemente nella forma bulbare e più tardivamente nelle altre forme, a disfagia ingravescente, con rischio di aspirazione/inalazione del cibo nelle vie respiratorie ed eventuale soffocamento. Tali difficoltà coinvolgono inizialmente i cibi liquidi, quelli a doppia consistenza e i cibi friabili, indi si estende a anche ai cibi cremosi ed omogenei;
- il deficit di forza degli arti superiori, con difficoltà ad alimentarsi autonomamente;
- il prolungamento dei pasti che portano il paziente spesso a non finire gli stessi;
- lo stato ipermetabolico del soggetto. Il pz. affetto da SLA è un soggetto molto complesso dal punto di vista nutrizionale: infatti da un lato presenta un progressivo calo della massa magra (FFM) e della motilità, ma contestualmente i suoi fabbisogni basali reali (REE) sono aumentati rispetto a quelli calcolati;
- la stipsi che frequentemente si presenta in questi pazienti e che compromette l’appetito;
- la scialorrea imponente;
- lo stato psicologico che spesso porta ad anoressia secondaria.
OBIETTIVI
Nonostante non si conoscano i meccanismi in grado di arrestare il corso della SLA è stato dimostrato che con un intervento nutrizionale appropriato si può ottenere un significativo prolungamento della vita e miglioramento della qualità di vita del pz. e dei care-givers.
Il ruolo dell’U.O. di Dietologia e Nutrizione clinica è quello di garantire un adeguato supporto nutrizionale dalla fase iniziale in cui si manifestano segni di difficoltà alla deglutizione alla eventuale fase di incapacità totale alla deglutizione.
L’ intervento dietoterapeutico deve avere due obiettivi:
- mantenere un adeguato stato nutrizionale, garantendo il soddisfacimento del fabbisogno di energia, nutrienti e liquidi
- garantire sicurezza durante l’alimentazione per evitare ab-ingestis.
STRUMENTI E TECNICHE
I Pz. vengono segnalati alla nostra U.O. nel momento in cui vengono presi in carico dalla U.O. di Neurologia indipendentemente dal fatto che abbiano o meno problemi di alimentazione o di deglutizione. Questo consente un intervento preventivo o comunque molto precoce per evitare l’instaurarsi di malnutrizione.
Gli incontri vengono svolti contemporaneamente dalla dietista e dal medico dietologo.
Per inquadrare il paziente dal punto di vista nutrizionale e per definire il tipo e l’entità degli interventi da proporre ci si avvale dei seguenti strumenti:
- scheda di valutazione nutrizionale
- recall medio 24 ore per anamnesi alimentare
raccolta di informazioni relative a quanto e cosa mangia il soggetto, in quanto tempo, con quali difficoltà, presenza di disfagia (questo dato viene raccolto in collaborazione con fisiatra e logopedista che riferiscono sull’entità del problema). Nel corso di ogni visita la dietista calcola l’intake calorico-proteico. - parametri antropometrici
Peso anche su bascula per pazienti in carrozzina, altezza, IMC, differenza di peso rispetto al periodo pre-malattia e tra un controllo e l’altro. - esami ematici generali
emocromo, VES, glicemia, azotemia, creatininemia, uricemia, transaminasi, gGT, fosfatasi alcalina, protidemia totale, sideremia, ferritina, elettroliti sierici - esami nutrizionali
albumina, prealbumina, RBP, transferrina
-
visita dietologica
valutazione clinica del soggetto al momento della presa in carico ed in itinere, definizione di eventuali patologie concomitanti e delle loro ripercussioni su alimentazione e stato nutrizionale, controllo degli esami ematici generali e nutrizionali.
Ogni uno,due o tre mesi a seconda della gravità del quadro clinico vengono effettuati i controlli per rivalutare lo stato nutrizionale, la compliance alla dieta e l’eventuale necessità di posizionamento PEG con conseguente avvio di nutrizione enterale domiciliare.
SUPPORTO NUTRIZIONALE
Il supporto nutrizionale varia in relazione a quanto emerso dai dati raccolti ed alle specifiche necessità del paziente
- insufficiente apporto calorico/proteico: si indica l’assunzione di cibi ipercalorici/iperproteici, alimenti fortificati con integratori modulari o completi; può essere proposto anche l’uso di integratori alimentari liquidi o cremosi.
- disfagia: in relazione al grado di disfagia si consiglia dieta semisolida o cremosa. La dieta cremosa include anche l’aggiunta se necessario di sostanze addensanti, diluenti e lubrificanti per ottenere la giusta consistenza e facilitare la conduzione del bolo. L’apporto idrico deve essere soddisfatto integrando le bevande con polveri addensanti o assumendo acqua gelificata messi a disposizione dall’industria farmaceutica.
- PEG: Se, nonostante tali procedure, l’apporto calorico e proteico è ancora insufficiente, il paziente continua a perdere peso (più del 10% del peso rispetto il peso corporeo abituale negli ultimi 6 mesi ), compaiono segni di disidratazione e l’ingestione del cibo per via orale diviene pericoloso per il frequente rischio di soffocamento, si opta per la nutrizione artificiale enterale mediante gastrostomia percutanea posizionata in endoscopia (PEG). La nutrizione enterale si avvale della scelta di miscele ipercaloriche iperproteiche con la tendenza a preferire miscele specifiche ipercaloriche, iperlipidiche, ridotte in carboidrati, arricchite in antiossidanti e fibre.
- NPT: viene presa in considerazione solo quando vi sia stata controindicazione al posizionamento di una PEG o avversione psicologica, da parte del paziente, a posizionare un accesso per nutrizione enterale.
N.B. Tutti gli integratori/addensanti sono erogati gratuitamente (come da circolare regionale N.4 del 6-4-2004 e relativa procedura operativa aziendale) mediante prescrizione del piano nutrizionale personalizzato effettuabile esclusivamente dal dietologo/dietista.
MODALITÀ ARCHIVIAZIONE DATI
Dal 2000 ad oggi i dati riferiti a pz. sla vengono registrati dalle dietiste in apposito archivio informatico su formato excell. Per ogni pz. vengono registrati peso iniziale, peso attuale, BMI, esami ematici (Hb, linfociti, albumina, prealbumina, RBP, proteine totali, ferritina) rilevati ad ogni controllo.
RIFERIMENTI LEGISLATIVI
Circolare regionale team nutrizionale in cui si fa cenno erogazione diretta integratori dell’aprile 2004;
BIBLIOGRAFIA
Nostro poster ESPEN 2009; oppure ricerca bibliografica
Allegato 5: L’APPROCCIO PSICOLOGICO
Background
La S.L.A., in quanto malattia a prognosi infausta, rappresenta un momento critico sia per il paziente sia per la famiglia. Il paziente si trova a dover affrontare un compito evolutivo tra i più difficili e il modo che utilizzerà per farvi fronte sarà strettamente connesso alle esperienze vissute in precedenza e ai relativi apprendimenti. “Tali meccanismi sono quindi spiegabili solo attraverso una logica individuale, che consideri l’esperienza dell’interazione con l’ambiente come un evento soggettivo riconducibile a quella persona con la propria visione del mondo e di se stesso” (Nagera 1970). La persona malata adotterà diversi meccanismi di difesa, più o meno primitivi, allo scopo di affrontare, nel miglior modo possibile per sé, la malattia. Dall’altra parte, il familiare si trova a dover gestire una iniziale disorganizzazione del sistema-famiglia e a dover trovare una soluzione quanto più funzionale ed adeguata sia nei riguardi del malato sia della famiglia nel suo insieme.
Problematiche nella propria specialità
- Collocazione all’interno del team
Dalle esperienze precedenti e dalle osservazioni attuali riteniamo che lo psicologo debba essere parte del team e debba, quindi, essere presente in day hospital piuttosto che agire in maniera “distaccata” in un altro contesto ed essere coinvolto dal team solo al bisogno. - Paziente
Durante la fase osservativa è emersa, nella quasi totalità dei casi, una certa chiusura dei pazienti nei confronti dello psicologo forse determinata, da una parte, dall’immagine che ogni paziente ha dello psicologo come professionista (“quello che ti sdraia sul lettino e che ti fa dire delle cose tue del passato”) e dall’altra come una difficoltà a comprendere lo scopo del colloquio psicologico. Inoltre, soprattutto nelle prime fasi e nei pazienti più giovani, abbiamo potuto notare meccanismi di difesa piuttosto rigidi (es. razionalizzazione) probabilmente funzionali al compito che si trovano a dover gestire in questa fase della malattia e che rappresentano, d’altra parte, la loro forza per poter resistere alla situazione contingente. Per questo motivo è necessario, da parte dello psicologo specialmente, utilizzare particolare cautela nell’indagare le diverse aree individuate grazie alla fase osservativa. “Per questi malati vale assolutamente il principio per il quale le difese vanno rispettate, almeno fino a quando questi non siano pronti a rinunciarvi spontaneamente. Se questo non viene compreso, si rischia di perdere di vista i bisogni del malato.” (Rossi, 2004) - Familiare
Rispetto al paziente, il familiare ha reagito meglio di fronte all’inserimento della figura dello psicologo. Molto spesso la sola presentazione è bastata per dare il via all’espressione della difficoltà del prendersi cura del familiare malato. E’ importante includere il familiare come soggetto di cui prendersi cura poiché “le reazioni dei membri familiari ricoprono un ruolo di primo piano nel facilitare od ostacolare il processo di adattamento del paziente” (Spiegelberger et al., 1983).
Obiettivi
- Contribuire a far sì che il team riesca, nel miglior modo possibile, a prendersi carico del malato e della famiglia, attraverso incontri individuali volti all’approfondimento di alcune aree particolarmente vulnerabili e potenzialmente descrivibili come indicatori di qualità dio vita per il malato e la famiglia (es. supporto sociale, umore, ritmo sonno-veglia…);
- Individuare, per malati e familiari, spazi di azione partendo dai bisogni emersi nel corso dei colloqui e dalle informazioni ricevute dal team: percorsi individuali maggiormente strutturati; tecniche di rilassamento; gruppi di supporto ecc…;
- Favorire una migliore compliance, ovvero una maggiore aderenza ai consigli e alle prescrizioni mediche, in termini di terapie farmacologiche, utilizzo di ausili…;
- Favorire una migliore qualità di vita al paziente e al familiare grazie ad una presa in carico e ad azioni quanto più individualizzate;
- Collaborare col team nella comunicazione della diagnosi e delle direttive anticipate non solo per dare un eventuale supporto “immediato” al paziente e al familiare, ma anche per aiutare il team nella comprensione di ciò che la persona è in grado, in quel momento, di sentirsi dire.
Strumenti e tecniche/modalità di intervento
Sulla base delle osservazioni fatte, sembra opportuno definire un percorso strutturato ma al contempo flessibile che tenga conto del contesto ospedaliero e dell’eterogeneità dei bisogni di familiari e pazienti.
Per facilitare la raccolta di informazioni e per far sì che lo psicologo non venga vissuto come una figura “intrusiva” e “indefinita”, si è pensato di utilizzare un’intervista semistrutturata che vada a mettere in luce alcune informazioni da cui non è possibile prescindere per una buona presa in carico (es. Informazioni autobiografiche ed anamnestiche; personalità) e che vada ad indagare diverse variabili ritenute, in seguito alle osservazioni, quelle più vulnerabili a causa della malattia (es. tono dell’umore; relazioni e dinamiche familiari; qualità di vita e benessere psicologico; qualità del sonno; stile di coping). Per quanto riguarda il paziente si propone un colloquio individuale nel momento del suo inserimento in day hospital (assessment iniziale) e successivamente la partecipazione dello psicologo alla sua visita neurologica di controllo poiché ritenuto questo, il contesto più adatto per poter approfondire le variabili sopra indicate e i loro cambiamenti. Per quanto riguarda il familiare, invece, verranno fatti colloqui individuali in day-hospital per monitorare l’evoluzione della malattia ed eventuali problematiche insorte.
Modalità di archiviazione dati
Si potrebbe pensare, se possibile, l’inserimento in cartella di uno schema/griglia relativa sia al familiare sia al paziente in modo tale che tutto il team abbia a disposizione alcune informazioni utili.
Criticità
Sarebbe necessario passare da un concetto di “visita ambulatoriale” a quella di “presa in carico” condivisa tra i diversi professionisti: ora sembra che ogni professionista agisca individualmente. Come fare perché ci sia un maggior collegamento tra i diversi professionisti?
- Dare una maggiore strutturazione alla presa in carico attraverso, innanzitutto, un setting più strutturato e meno “improvvisato”: orari (perché dare a tutti gli stessi orari di visita e non darglieli scaglionati in modo da far passare meno tempo in attesa ai pazienti?) e spazi per le visite;
- Individuare un referente (case management) o tutor al quale assegnare un certo numero di pazienti allo scopo di distribuire maggiormente la responsabilità all’interno del team e favorire, così, una presa in carico condivisa;
- Supervisione del team da parte di uno psicologo esterno attraverso l’organizzazione di incontri finalizzati all’analisi della fatica di lavorare con questi pazienti e con questi familiari (contenuti esperienziali) e al fornire informazioni circa i processi psicologici caratteristici delle professioni d’aiuto (contenuti informativi);
- Incontro mensile del team con i seguenti obiettivi fondamentali: condivisione di informazione sui casi e discussione di questioni organizzative.
Il territorio: possibili collaborazioni e sviluppi
Durante i colloqui può emergere la necessità, in particolare in riferimento al familiare, di un percorso di tipo psicoterapeutico.
Sulla base dell’analisi dei bisogni emersi potranno essere attivate collaborazioni con associazioni di volontariato del territorio e potranno essere sviluppati progetti ad hoc.
Progetti per il futuro
- Indagine sui bisogni
Strutturazione di un questionario volto ad indagare ed individuare i bisogni di familiari e pazienti nelle diverse fasi della malattia. Destinatari di tale indagine saranno i familiari dei pazienti attualmente seguiti dal centro “Il Bene”, ma anche familiari di pazienti deceduti e precedentemente seguiti dal centro.
- Intervento informativo-supportivo
Per i familiari, ed eventualmente anche per i pazienti che mostrino tale bisogno, potrebbe essere utile attivare un ciclo di incontri in cui, in una prima fase, si possano dare contenuti informativi e, in una seconda fase, creare un gruppo di supporto.
I fase
Ciclo di incontri tenuti dagli specialisti del team nei quali vengano date tutte le informazioni relative ai cambiamenti che la malattia comporta e alle modalità che team, familiari e malato hanno per rallentarne il più possibile il decorso. (Neurologo, pneumologo, fisiatra e fisioterapista, dietologo e dietista, logopedista, psicologo, psichiatra, infermiere, assistente sociale, associazione e ausilioteca).
(psicologo sempre presente: una sorta di tutor e un modo per garantire la continuità e una maggior adesione al gruppo di supporto coincidente alla II fase)
II fase
Gruppo di supporto condotto dallo psicologo in cui l’obiettivo principale è di offrire uno spazio in cui poter confrontarsi, esprimere contenuti ed emozioni e, quindi, di creare una rete di sostegno che faccia sentire i familiari meno soli.
- Domiciliarità
Date le difficoltà di spostamento dovute alle complicanze fisiche proprie della malattia, si può pensare ad un intervento psicologico a domicilio nei casi in cui il malato e il familiare lo ritenessero opportuno.
Riferimenti bibliografici
- Buckman R., “La comunicazione della diagnosi: in caso di malattie gravi”. Raffaello Cortina ed., 2003
- Rossi N., “Psicologia clinica per le professioni sanitarie”. Bologna, Il Mulino – Manuali, 2004
- Calvo V., “Il colloquio di counseling. Tecniche di intervento nella relazione di aiuto”. Bologna, Il Mulino – Aspetti della Psicologia, 2007